 Mujer de 62 años de edad con antecedentes de hipertensión arterial que presenta desde hace dos meses dolor abdominal y síndrome general, presentando ascitis y derrame pleural bilateral. En analítica resalta un CA 12.5 y 19.9 muy elevados.
Mujer de 62 años de edad con antecedentes de hipertensión arterial que presenta desde hace dos meses dolor abdominal y síndrome general, presentando ascitis y derrame pleural bilateral. En analítica resalta un CA 12.5 y 19.9 muy elevados.
El diagnóstico diferencial lo hizo el Dr. Alberto Ferreras García (R1 MI), el día 14 de abril de 2016, partiendo de la ascitis. Su presentación se puede ver en el siguiente enlace.
El caso lo resolvió el Dr. Jose Antonio Herrera Rubio (adjunto MI). El resultado de las pruebas practicadas se puede ver aquí. La evolución fue desfavorable.




 La sesión bibliográfica del pasado viernes fue presentada por la Dr. Muinelo, que repasó diferentes artículos publicados en NEJM, Lancet, Hypertension o Jama of Internal Medicine. El nexo común de estos trabajos eran las cifras objetivo de tensión arterial en diferentes subgrupos de pacientes como octogenarios, ancianos institucionalizados, pacientes de riesgo medio o alto, etc. Su presentación se encuentra disponible en el siguiente
La sesión bibliográfica del pasado viernes fue presentada por la Dr. Muinelo, que repasó diferentes artículos publicados en NEJM, Lancet, Hypertension o Jama of Internal Medicine. El nexo común de estos trabajos eran las cifras objetivo de tensión arterial en diferentes subgrupos de pacientes como octogenarios, ancianos institucionalizados, pacientes de riesgo medio o alto, etc. Su presentación se encuentra disponible en el siguiente 
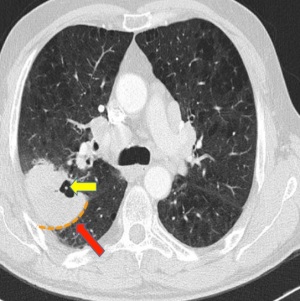
 de esta patología y la importancia de sus complicaciones (riesgo anual de ictus ipsilateral del 1%), se plantea cuál es la mejor estrategia para su tratamiento. En esta cuestión existe la ternativa del tratamiento quirúrgico vs la implantación de un stent, dependiendo además de si la estenosis es o no sintomática. El problema está sin definir de forma definitiva y buena muestra de ello es la gran variabilidad que hay entre unos países y otros en el porcentage de cada tratamiento que se utiliza.
de esta patología y la importancia de sus complicaciones (riesgo anual de ictus ipsilateral del 1%), se plantea cuál es la mejor estrategia para su tratamiento. En esta cuestión existe la ternativa del tratamiento quirúrgico vs la implantación de un stent, dependiendo además de si la estenosis es o no sintomática. El problema está sin definir de forma definitiva y buena muestra de ello es la gran variabilidad que hay entre unos países y otros en el porcentage de cada tratamiento que se utiliza.
 artículos más relevantes publicados en 2015. Destacando que de toda la literatura científica muy poca tiene trascendencia real en la práctica clínica diaria, se hace una exposición de las evidencias más prácticas del año pasado, intentando conseguir respuestas concretas a problemas comunes.
artículos más relevantes publicados en 2015. Destacando que de toda la literatura científica muy poca tiene trascendencia real en la práctica clínica diaria, se hace una exposición de las evidencias más prácticas del año pasado, intentando conseguir respuestas concretas a problemas comunes. ambicioso y con resultados muy interesantes sobre la situación del EPOC en nuestro medio. Se hizo un trabajo prospectivo de recogida de casos (una muestra del total de pacientes diagnosticados) y estudio de todos ellos analizando su metodología diagnóstica, los factores de riesgo, la situación clínica, el grado funcional (espirometría y escala clínica) y los tratamientos recibidos. Muchísimas cifras pero entre ellas podemos destacar: infradiagnóstico aproximado del 70%, ausencia de espiromatría en el 30% de los casos, 21% de diagnósticos erróneos, edad avanzada y alta comorbilidad y sobre utilización de los corticoides en el tratamiento. A destacar la elevada colaboración entre todos los participantes en el trabajo y que queda pendiente la publicación de todos los resultados en un libro.
ambicioso y con resultados muy interesantes sobre la situación del EPOC en nuestro medio. Se hizo un trabajo prospectivo de recogida de casos (una muestra del total de pacientes diagnosticados) y estudio de todos ellos analizando su metodología diagnóstica, los factores de riesgo, la situación clínica, el grado funcional (espirometría y escala clínica) y los tratamientos recibidos. Muchísimas cifras pero entre ellas podemos destacar: infradiagnóstico aproximado del 70%, ausencia de espiromatría en el 30% de los casos, 21% de diagnósticos erróneos, edad avanzada y alta comorbilidad y sobre utilización de los corticoides en el tratamiento. A destacar la elevada colaboración entre todos los participantes en el trabajo y que queda pendiente la publicación de todos los resultados en un libro.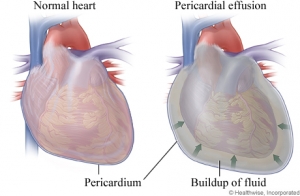 hipertensiva que ingresaba con un taponamiento cardiaco. La discusión del caso se centro en el estudio y manejo del derrame pericárdico (ver presentación
hipertensiva que ingresaba con un taponamiento cardiaco. La discusión del caso se centro en el estudio y manejo del derrame pericárdico (ver presentación  Am J Gastroenterol (Practice Guidelines. Management of Patients With Acute Lower Gastrointestinal Bleeding). Se revisan de forma detallada las herramientas diagnósticas, los factores de riesgo y las recomendaciones de manejo. En algunas de las cuestiones más controvertidas no hay respuestas definitivas y sigue quedando como única solución la individualización de las respuestas.
Am J Gastroenterol (Practice Guidelines. Management of Patients With Acute Lower Gastrointestinal Bleeding). Se revisan de forma detallada las herramientas diagnósticas, los factores de riesgo y las recomendaciones de manejo. En algunas de las cuestiones más controvertidas no hay respuestas definitivas y sigue quedando como única solución la individualización de las respuestas. El caso de la semana pasada cuyo diagnóstico diferencial fue realizado por la Dra. Aguirre y solución aportada por el Dr. Mostaza. El paciente ingresó inicialmente en Neurología y tras el hallazgo de bacteriemia por S oralis se documentó vegetación en la prótesis. A pesar del tratamiento antibiótico evolucionó de forma desfavorable.
El caso de la semana pasada cuyo diagnóstico diferencial fue realizado por la Dra. Aguirre y solución aportada por el Dr. Mostaza. El paciente ingresó inicialmente en Neurología y tras el hallazgo de bacteriemia por S oralis se documentó vegetación en la prótesis. A pesar del tratamiento antibiótico evolucionó de forma desfavorable.
 A continuación una breve charla sobre el uso adecuado de corticoides inhalados en la EPOC, presentada por el Dr. Muela hace un par de semanas y con el patrocinio de Novartis. Se repasan las indicaciones así como los efectos adversos de estos fármacos y cómo desde hace años a pesar de las guías clínicas seguimos pautándolos en situaciones en las que no están indicados;por último se comentan los beneficios de la doble broncodilatación frente a los corticoides inhalados. La presentación se puede encontrar haciendo click
A continuación una breve charla sobre el uso adecuado de corticoides inhalados en la EPOC, presentada por el Dr. Muela hace un par de semanas y con el patrocinio de Novartis. Se repasan las indicaciones así como los efectos adversos de estos fármacos y cómo desde hace años a pesar de las guías clínicas seguimos pautándolos en situaciones en las que no están indicados;por último se comentan los beneficios de la doble broncodilatación frente a los corticoides inhalados. La presentación se puede encontrar haciendo click 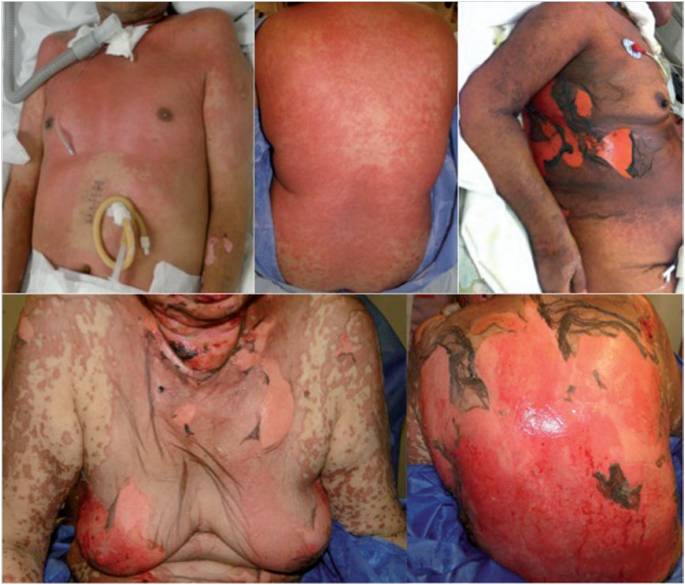 Sesión del 8 de Marzo. Se presentan las características clínicas que las definen, entendiéndolas como un continuo con diferentes grados de afectación. Se detallan también la etilogía, las formas de presentación y su diagnóstico diferencial. En la parte final, se proponen las diferentes opciones de tratamiento específico, a parte de las medidas de soporte general. Para acabar, se describe la casuística de nuestro Centro en los últimos 10 años (un toal de 15 casos). En las conclusiones, la necesidad de mejorar todos en el manejo de estas entidades y de esperar recomendaciones más precisas sobre la mejor estrategia de tratamiento.
Sesión del 8 de Marzo. Se presentan las características clínicas que las definen, entendiéndolas como un continuo con diferentes grados de afectación. Se detallan también la etilogía, las formas de presentación y su diagnóstico diferencial. En la parte final, se proponen las diferentes opciones de tratamiento específico, a parte de las medidas de soporte general. Para acabar, se describe la casuística de nuestro Centro en los últimos 10 años (un toal de 15 casos). En las conclusiones, la necesidad de mejorar todos en el manejo de estas entidades y de esperar recomendaciones más precisas sobre la mejor estrategia de tratamiento. La sesión bibliográfica de la semana pasada presentada por el Dr. Mostaza (Jefe de Servicio), repasó algunas de las publicaciones con impacto real en la práctica clínica del 2015. Se comentaron entre otros, aspectos relacionados con las calculadoras de riesgo vascular y la sobreestimación del riesgo en prevención primaria, los datos del Sprint sobre hasta cuánto podemos bajar la tensión arterial, o los datos del Pathway-2 sobre espironolactona en la HTA también comentados hace unas semanas aquí y en
La sesión bibliográfica de la semana pasada presentada por el Dr. Mostaza (Jefe de Servicio), repasó algunas de las publicaciones con impacto real en la práctica clínica del 2015. Se comentaron entre otros, aspectos relacionados con las calculadoras de riesgo vascular y la sobreestimación del riesgo en prevención primaria, los datos del Sprint sobre hasta cuánto podemos bajar la tensión arterial, o los datos del Pathway-2 sobre espironolactona en la HTA también comentados hace unas semanas aquí y en 