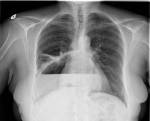
 Recordamos el caso de una mujer de 62 años con antecedentes de anemia ferropénica y hernia hiatal, que inicia en últimas 24 horas disnea, palpitaciones y fiebre. En la analítica además de la anemia destaca una hipoxemia con hipocapnia y sobrecarga derecha en ECG. El diagnóstico diferencial lo hizo el Dr. Francisco Estrada Álvarez (R1 MI) y se puede descargar aquí. La solución la aportó el Dr. Jose Manuel Guerra Laso (adjunto MI). La paciente pasó pocas horas en nuestra planta, tras confirmar un TEP bilateral por TAC fue a la UCI y de allí a la planta de Neumología y posteriormente a la consulta externa de MI, donde fue vista por el Dr. Santiago Fernández González (adjunto MI) quien plantea la posibilidad de una hernia no de hiato sino postraumática (caida fortuita por escalera hace tiempo) con contenido en tórax no solo de estómago sino también de asas intestinales.
Recordamos el caso de una mujer de 62 años con antecedentes de anemia ferropénica y hernia hiatal, que inicia en últimas 24 horas disnea, palpitaciones y fiebre. En la analítica además de la anemia destaca una hipoxemia con hipocapnia y sobrecarga derecha en ECG. El diagnóstico diferencial lo hizo el Dr. Francisco Estrada Álvarez (R1 MI) y se puede descargar aquí. La solución la aportó el Dr. Jose Manuel Guerra Laso (adjunto MI). La paciente pasó pocas horas en nuestra planta, tras confirmar un TEP bilateral por TAC fue a la UCI y de allí a la planta de Neumología y posteriormente a la consulta externa de MI, donde fue vista por el Dr. Santiago Fernández González (adjunto MI) quien plantea la posibilidad de una hernia no de hiato sino postraumática (caida fortuita por escalera hace tiempo) con contenido en tórax no solo de estómago sino también de asas intestinales.
Archivo de la categoría: Sesiones clínicas
Sesión clínica del 22 de junio de 2011.
 El Dr. Francisco Estrada Álvarez (R1 MI) hizo el diagnóstico diferencial del caso clínico (ver).
El Dr. Francisco Estrada Álvarez (R1 MI) hizo el diagnóstico diferencial del caso clínico (ver).
Se trata de una mujer de 80 años de edad con antecedentes de una estenosis mitral reumática que desarrolla un derrame pleural derecho severo compatible con un exudado linfocitario con ADA elevado. Otros datos fueron una tuberculina de 30 mm y una biopsia pleural que mostró granulomas necrotizantes. El cultivo de la biopsia fue positivo para M. tuberculosis. Se instauró tratamiento específico y a los 10 días se suspendió por hepatotoxicidad (citolisis). Se reintrodujo después, salvo la isoniacida. La evolución fue favorable.
Para acabar felicitar a «Paco» por su disponibilidad para hacer su primera sesión. Y el haberla facilitado en formato pdf que simplifica su publicación en el blog.
Resolución caso clínico: mononeuritis múltiple secundaria a poliangitis microscópica
 En la sesión del pasado miércoles, el diagnóstico diferencial fue realizado por la Dra. Dios Diez, R3 de Medicina Interna, que concluyó en una mononeuritis múltiple secundaria a vasculitis (click aquí); posteriormente un servidor realizó un breve repaso tanto del diagnóstico como del tratamiento pautado combinando metotrexate y corticoides, presentando una evolución favorable con práctica resolución clínica del cuadro (descargar aquí).
En la sesión del pasado miércoles, el diagnóstico diferencial fue realizado por la Dra. Dios Diez, R3 de Medicina Interna, que concluyó en una mononeuritis múltiple secundaria a vasculitis (click aquí); posteriormente un servidor realizó un breve repaso tanto del diagnóstico como del tratamiento pautado combinando metotrexate y corticoides, presentando una evolución favorable con práctica resolución clínica del cuadro (descargar aquí).
Se debatió sobre otras opciones de tratamiento como la ciclofosfamida y el proceso respiratorio que mantenía el paciente desde hace años. Para aquellos interesados os remito a mi última sesión bibliográfica colgada en el blog hace unos meses, en que aparte de varios artículos del Lancet se adjuntó un artículo sobre el manejo de las vasculitis (revista Nefroplus) que resumía a la perfección las nuevas pautas y tendencias en el manejo de esta patología.
Sesión clínica 8 de junio de 2011: Fiebre botonosa mediterránea.
 El Dr. Sergio Aguilar Huergo (R4 MI) realizó el diagnóstico diferencial del caso (ver). Recordamos se trata de una mujer de 73 años con afectación del estado general, fiebre y aparición de lesiones cutáneas, partiendo de una inicial de aspecto necrótico.
El Dr. Sergio Aguilar Huergo (R4 MI) realizó el diagnóstico diferencial del caso (ver). Recordamos se trata de una mujer de 73 años con afectación del estado general, fiebre y aparición de lesiones cutáneas, partiendo de una inicial de aspecto necrótico.
El Dr. Antonio Arce Mainzhausen (adjunto MI) aporto más datos. Se estableció el diagnóstico de Fiebre botonosa mediterránea, a la espera de la segunda determinación serológica. La evolución tras tratamiento fue satisfactoria. Descargar aqui.
Sesión clínica 1 de junio de 2011: Amigdalitis.
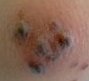 La Dra. Elena Magaz García (R3 MI) efectúo el diagnóstico diferencial del caso (ver). Se trataba de una mujer de 18 años con amigdalitis, artritis, lesiones cutáneas e infiltrados pulmonares. Tras instaurar tratamiento antibiótico (amoxicilina-clavulánico y metronidazol) la evolución es favorable con remisión del cuadro cutáneo a los 4 días. Un TAC torácico mostró una condensación en LSI y la biopsia de piel una vasculitis de pequeño y mediano vaso. Los estudios serológicos y de autoinmunidad fueron negativos, salvo un ASLO por dos veces muy alto. Se concluye con diagnóstico de amigdalitis probablemente estreptocócica (ASLO positivo) complicada con neumonía y vasculitis por hipersensibilidad.
La Dra. Elena Magaz García (R3 MI) efectúo el diagnóstico diferencial del caso (ver). Se trataba de una mujer de 18 años con amigdalitis, artritis, lesiones cutáneas e infiltrados pulmonares. Tras instaurar tratamiento antibiótico (amoxicilina-clavulánico y metronidazol) la evolución es favorable con remisión del cuadro cutáneo a los 4 días. Un TAC torácico mostró una condensación en LSI y la biopsia de piel una vasculitis de pequeño y mediano vaso. Los estudios serológicos y de autoinmunidad fueron negativos, salvo un ASLO por dos veces muy alto. Se concluye con diagnóstico de amigdalitis probablemente estreptocócica (ASLO positivo) complicada con neumonía y vasculitis por hipersensibilidad.
Resolución del último caso clínico: colitis microscópica
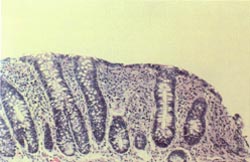 El diagnóstico diferencial fue realizado por la Dra. Silvia García, R1 de nuestro servicio. En el curso evolutivo la paciente presentó un nuevo episodio embolígeno que complicó su ingreso, aunque finalmente se recuperó. El diagnóstico final fue compatible con una colitis microscópica, según los resultados de anatomía patológica de las biopsias de colon a ciegas. La presentación de la dra. García la podéis descargar aquí. Recordar que recientemente en las sesiones del Monte San Isidro se comentó esta entidad en una sesión realizada por la dra. Pisabarros, residente del servicio de Digestivo, cuya presentación podéis también consultar.
El diagnóstico diferencial fue realizado por la Dra. Silvia García, R1 de nuestro servicio. En el curso evolutivo la paciente presentó un nuevo episodio embolígeno que complicó su ingreso, aunque finalmente se recuperó. El diagnóstico final fue compatible con una colitis microscópica, según los resultados de anatomía patológica de las biopsias de colon a ciegas. La presentación de la dra. García la podéis descargar aquí. Recordar que recientemente en las sesiones del Monte San Isidro se comentó esta entidad en una sesión realizada por la dra. Pisabarros, residente del servicio de Digestivo, cuya presentación podéis también consultar.
Solución al caso clínico del 13 de Abril de 2011
 El pasado miércoles 13 de Abril, la Dra. Noelia Carracedo hizo el diagnóstico diferencial del caso que se presentaba: paciente varón de 38 años, VIH+, con pérdida de visión. Se resumieron las principales opciones, autoinmunes, tumorales y sobre todo infecciosas ver presentación. En el turno de discusión, a parte de algunas preguntas sobre la exploración neurológica y sobre la evolución de las lesiones cutáneas previas, el diagnóstico propuesto fue el de una coriorretinitis por lues. La solución del caso, importado de otro hospital con la intención de hacer un caso cerrado, confirmó este diagnóstico. El VDRL fue positivo en el LCR y el paciente tuvo una evolución favorable con tratamiento con penicilina. Las reflexiones a posteriori incluyeron la necesidad de repetir la serología de lues en estos pacientes y el valorara a los pacientes de forma evolutiva: secuencia de cefalea, lesiones cutáneas, síndrome general y afectación del SNC.
El pasado miércoles 13 de Abril, la Dra. Noelia Carracedo hizo el diagnóstico diferencial del caso que se presentaba: paciente varón de 38 años, VIH+, con pérdida de visión. Se resumieron las principales opciones, autoinmunes, tumorales y sobre todo infecciosas ver presentación. En el turno de discusión, a parte de algunas preguntas sobre la exploración neurológica y sobre la evolución de las lesiones cutáneas previas, el diagnóstico propuesto fue el de una coriorretinitis por lues. La solución del caso, importado de otro hospital con la intención de hacer un caso cerrado, confirmó este diagnóstico. El VDRL fue positivo en el LCR y el paciente tuvo una evolución favorable con tratamiento con penicilina. Las reflexiones a posteriori incluyeron la necesidad de repetir la serología de lues en estos pacientes y el valorara a los pacientes de forma evolutiva: secuencia de cefalea, lesiones cutáneas, síndrome general y afectación del SNC.
Solución Caso Clínico del 6 de abril de 2011: Melanoma.
 La Dra. Esperanza Castelar Delgado (R3 MI) presentó el diagnóstico diferencial (ver) de la sesión clínica. Recordar que se trataba de un varón de 81 años con anemia ferropénica severa sintomática y una masa abdominal en vacio izquierdo con LDH elevada. El Dr. Jose Antonio Carro Alonso (médico adjunto MI) aportó más datos entre los que destacamos una ecografía y TAC abdominales que muestran una masa de intestino delgado excéntrica sin obstrucción de la luz junto con adenopatías. La discusión del caso llevo a pensar fundamentalmente en un linfoma. La PAAF de la lesión tras estudio por histoquímica dio el diagnóstico de melanoma. Se decidío intervención quirúrgica con extirpación total de la masa, la evolución en el postoperatorio fue desfavorable. Se confirmo el melanoma. No se hizo necropsia.
La Dra. Esperanza Castelar Delgado (R3 MI) presentó el diagnóstico diferencial (ver) de la sesión clínica. Recordar que se trataba de un varón de 81 años con anemia ferropénica severa sintomática y una masa abdominal en vacio izquierdo con LDH elevada. El Dr. Jose Antonio Carro Alonso (médico adjunto MI) aportó más datos entre los que destacamos una ecografía y TAC abdominales que muestran una masa de intestino delgado excéntrica sin obstrucción de la luz junto con adenopatías. La discusión del caso llevo a pensar fundamentalmente en un linfoma. La PAAF de la lesión tras estudio por histoquímica dio el diagnóstico de melanoma. Se decidío intervención quirúrgica con extirpación total de la masa, la evolución en el postoperatorio fue desfavorable. Se confirmo el melanoma. No se hizo necropsia.
Solución sesión clínica del día 23 de marzo de 2011: PAN microscópica secundaria (neoplasia).
 La Dra. Paula Dios Díez (R2 MI) repite esta semana y en esta ocasión aporta el diagnóstico diferencial del caso clínico (ver). Aquel paciente con un antecedente de carcinoma microcitico de pulmón hacía muchos años. El desenlace lo facilito la Dra. Esther Fernández Pérez (Jefe Seccción MI). En el caso recordamos que predominaba una debilidad proximal con importante limitación funcional con mialgias intensas, cursaba con CK normal así como el estudio EMG. Se vio un titulo de p-ANCAs alto y en la biopsia muscular una vasculitis de pequeño vaso. La sospecha de afectación pulmonar llevo a la realización de una broncoscopia que descubrió una masa en carina y su biopsia un carcinoma de célula pequeña y un carcinoma epidermoide. Es decir una doble neoplasia de pulmón. Un nuevo TAC torácico ya mostraba la masa que no se vió en el realizado previamente. La Dra. Pilar Diz (Oncología) hizo una breve e interesante exposición sobre el manejo y pronóstico del carcinoma de célula pequeña. Fue tratado con esteroides con muy buena respuesta de la vasculitis, y por parte de Oncología con quimioterapía y radioterapía estereotáxica.
La Dra. Paula Dios Díez (R2 MI) repite esta semana y en esta ocasión aporta el diagnóstico diferencial del caso clínico (ver). Aquel paciente con un antecedente de carcinoma microcitico de pulmón hacía muchos años. El desenlace lo facilito la Dra. Esther Fernández Pérez (Jefe Seccción MI). En el caso recordamos que predominaba una debilidad proximal con importante limitación funcional con mialgias intensas, cursaba con CK normal así como el estudio EMG. Se vio un titulo de p-ANCAs alto y en la biopsia muscular una vasculitis de pequeño vaso. La sospecha de afectación pulmonar llevo a la realización de una broncoscopia que descubrió una masa en carina y su biopsia un carcinoma de célula pequeña y un carcinoma epidermoide. Es decir una doble neoplasia de pulmón. Un nuevo TAC torácico ya mostraba la masa que no se vió en el realizado previamente. La Dra. Pilar Diz (Oncología) hizo una breve e interesante exposición sobre el manejo y pronóstico del carcinoma de célula pequeña. Fue tratado con esteroides con muy buena respuesta de la vasculitis, y por parte de Oncología con quimioterapía y radioterapía estereotáxica.
Solución Sesión Clínica del 16 de marzo de 2011: Meningitis por Listeria.
 La Dra. María Ledo Laso (R5 MI) presentó el diagnóstico diferencial del caso (ver) que recoge las causas de meningitis linfocitaria en adultos.
La Dra. María Ledo Laso (R5 MI) presentó el diagnóstico diferencial del caso (ver) que recoge las causas de meningitis linfocitaria en adultos.
Como siempre que se presenta una meningitis se genera un saludable debate sobre la actitud y probabilidades diagnósticas. ¡Si además de esto le pongo aquello!. La situación fue que de inicio se pautó vancomicina, ceftriaxona, ampicilina y aciclovir. Se admiten opiniones, durante la presentación del caso las hubo en relación a no poner el antiviral. En las primeras 24 horas del ingreso se notifica de microbiología el crecimiento en los hemocultivos de una Corynebacteria y además llega una ADA en LCR de 29. Se suspende el aciclovir. A las pocas horas tanto en el LCR como en sangre se aisla una Listeria Monocitogenes (se puede confundir con otras especies como bien es sabido). Se pauta gentamicina además de la ampicilina y se suspende el resto. La evolución fue favorable. Recibío tratamiento durante 6 semanas. En ese tiempo tuvo una paralisis facial periférica que remitío sin otras modificaciones terapeúticas.
Solución caso clínico del 9 de marzo de 2011: PAN clásica.
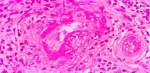 La Dra. Susana García Escudero (R3 MI) presenta el diagnóstico diferencial del caso (ver). La Dra. Maria Rosario de Castro Losa (adjunta MI) aportó el resto de datos. La persistencia de mialgias con CK negativa y EMG con polineuropatía axonal simétrica y sensitiva más la positividad de p-ANCAs a 1/320 determinó la realización de biopsia muscular que evidencia vasculitis. Se trató inicialmente con esteroides y ante Cushing manifiesto se pasa a azatioprina. La evolución, satisfactoria.
La Dra. Susana García Escudero (R3 MI) presenta el diagnóstico diferencial del caso (ver). La Dra. Maria Rosario de Castro Losa (adjunta MI) aportó el resto de datos. La persistencia de mialgias con CK negativa y EMG con polineuropatía axonal simétrica y sensitiva más la positividad de p-ANCAs a 1/320 determinó la realización de biopsia muscular que evidencia vasculitis. Se trató inicialmente con esteroides y ante Cushing manifiesto se pasa a azatioprina. La evolución, satisfactoria.
La Dra. de Castro nos resume los aspectos más relevantes de la PAN clásica (ver).
Resolución caso clínico: colangitis esclerosante primaria
 Resolución del caso clínico del pasado miércoles; fue preciso una RMN hepática, que permitió observar las estenosis a varios niveles de la vía biliar; queda pendiente el resultado de la biopsia de colon por descartar una colitis ulcerosa silente, que como se comentó es una asociación habitual. El diagnóstico diferencial fue realizado por la Dra. Magaz (R1 de nuestro servicio), que podéis descargar aquí. Posteriormente la Dra. Andrada, adjunta de nuestro servicio, realizó un breve repaso de esta entidad, cuya presentación también podéis descargar aquí.
Resolución del caso clínico del pasado miércoles; fue preciso una RMN hepática, que permitió observar las estenosis a varios niveles de la vía biliar; queda pendiente el resultado de la biopsia de colon por descartar una colitis ulcerosa silente, que como se comentó es una asociación habitual. El diagnóstico diferencial fue realizado por la Dra. Magaz (R1 de nuestro servicio), que podéis descargar aquí. Posteriormente la Dra. Andrada, adjunta de nuestro servicio, realizó un breve repaso de esta entidad, cuya presentación también podéis descargar aquí.
Resolución de la sesión clínica: síndrome hepatorrenal
 El diagnóstico definitivo del caso presentado fue síndrome hepatorrenal; lo llamativo del caso quizá es lo aparentemente poco avanzado de la cirrosis de la enferma y su gran repercusión a nivel pulmonar. Se comentó la evolución final, siendo desestimada la posibilidad de transplante hepático por trombosis portal (aunque recanalizada), falleciendo la enferma 6 años después del diagnóstico.
El diagnóstico definitivo del caso presentado fue síndrome hepatorrenal; lo llamativo del caso quizá es lo aparentemente poco avanzado de la cirrosis de la enferma y su gran repercusión a nivel pulmonar. Se comentó la evolución final, siendo desestimada la posibilidad de transplante hepático por trombosis portal (aunque recanalizada), falleciendo la enferma 6 años después del diagnóstico.
El diagnóstico diferencial del caso fue realizado por la Dra. Sandra Castellanos, R5 de nuestro servicio; su presentación la podéis descargar aquí. Posteriormente la Dra. Raquel Rodríguez, adjunta de MI, realizó una breve revisión sobre el síndrome hepatopulmonar, cuya presentación podéis descargar aquí.
Solución Sesión Clínica del 9 II 2011: Anemia perniciosa y tumor carcinoide.
 El Dr. Mario Prieto García (R2 MI) nos presento el diagnóstico diferencial (ver) del caso y la Dra. Isabel Muinelo Voces (adjunto MI) el desenlace. Se detectó defícit severo de vítamina B12 y en gastroscopia se tomo biopsia gástrica (gastritis crónica atrófica) y se hizo una polipectomía (tumor neuroendocrino tipo carcinoide). Se completo con determinación de 5 hidroxi-indol-acético en orina de 24 horas, TAC abdominal y rastreo corporal con gammagrafía con octreótido, que no aportaron más alteraciones. Los anticuerpos antifactor intrinseco y células parietales fueron positivos. En nueva gastroscopia al mes se vieron diversas formaciones polipoides. Fue remitido a cirugía y se efectúo gastrectomía, sin incidencias.
El Dr. Mario Prieto García (R2 MI) nos presento el diagnóstico diferencial (ver) del caso y la Dra. Isabel Muinelo Voces (adjunto MI) el desenlace. Se detectó defícit severo de vítamina B12 y en gastroscopia se tomo biopsia gástrica (gastritis crónica atrófica) y se hizo una polipectomía (tumor neuroendocrino tipo carcinoide). Se completo con determinación de 5 hidroxi-indol-acético en orina de 24 horas, TAC abdominal y rastreo corporal con gammagrafía con octreótido, que no aportaron más alteraciones. Los anticuerpos antifactor intrinseco y células parietales fueron positivos. En nueva gastroscopia al mes se vieron diversas formaciones polipoides. Fue remitido a cirugía y se efectúo gastrectomía, sin incidencias.
Finalmente la Dra. Muinelo actualiza el tema de los tumores carcinoides (ver).
Solución sesión clínica día 3 de febrero de 2011: Fiebre Q.
 La Dra. Cristina Ruíz Bayón (R1 MI) hizo el diagnóstico diferencial del caso (aquí). Y la Dra. Beatriz Vicente Montes (médico adjunto MI) aporto la solución. El diagnóstico llego de la mano de la serología a Coxiella burnetii, inicialmente a titulo bajo y que a los 15 días se incremento en más de 4 veces. La evolución fue favorable con desaparición de la fiebre y normalidad analítica, incluida la LDH. Se trato con doxiciclina oral.
La Dra. Cristina Ruíz Bayón (R1 MI) hizo el diagnóstico diferencial del caso (aquí). Y la Dra. Beatriz Vicente Montes (médico adjunto MI) aporto la solución. El diagnóstico llego de la mano de la serología a Coxiella burnetii, inicialmente a titulo bajo y que a los 15 días se incremento en más de 4 veces. La evolución fue favorable con desaparición de la fiebre y normalidad analítica, incluida la LDH. Se trato con doxiciclina oral.
Solución caso clínico del 20 I 2011: Endocarditis por SAMS.
 La Dra.Elena Magaz García (R1 MI) realizó el diagnóstico diferencial del caso (ver). La Dra. Sara Pérez Andrada (Adjunto MI) comento el diagnóstico final.Se trata de una endocarditis infecciosa por S. aureus meticilin sensible sobre válvula mitral. La evolución tras diversas complicaciones (insuficiencia renal, alteraciones hematológicas por cloxacilina, aparición de nueva verruga sobre válvula aórtica, sangrados, transfusiones…) ha sido satisfactoria.
La Dra.Elena Magaz García (R1 MI) realizó el diagnóstico diferencial del caso (ver). La Dra. Sara Pérez Andrada (Adjunto MI) comento el diagnóstico final.Se trata de una endocarditis infecciosa por S. aureus meticilin sensible sobre válvula mitral. La evolución tras diversas complicaciones (insuficiencia renal, alteraciones hematológicas por cloxacilina, aparición de nueva verruga sobre válvula aórtica, sangrados, transfusiones…) ha sido satisfactoria.
Solución caso clínico del 12 I 2011: fue el gato.
 La Dra. Sílvia García Martínez (R1 MI) presento el diagnóstico diferencial del caso centrado en la presencia de las adenopatías generalizadas (ver). El resto de pruebas que permiten efectuar el diagnóstico de «enfermedad por arañazo de gato» y una pequeña revisión con las características más relevantes de la enfermedad se pueden ver aquí, que aporto yo mismo.
La Dra. Sílvia García Martínez (R1 MI) presento el diagnóstico diferencial del caso centrado en la presencia de las adenopatías generalizadas (ver). El resto de pruebas que permiten efectuar el diagnóstico de «enfermedad por arañazo de gato» y una pequeña revisión con las características más relevantes de la enfermedad se pueden ver aquí, que aporto yo mismo.
Mielofibrosis idiopática: caso clínico del 29.XII.10
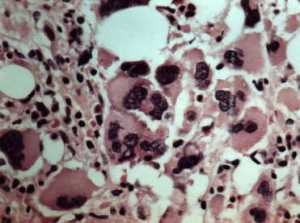
El caso de la semana pasada correspondía con una mielofibrosis idiopática, una rara enfermedad hematológica, que en este caso presentó unas manifestaciones también bastante atípicas en particular por las citopenias. La revisión del caso desde el punto de vista de medicina interna fue realizada por la Dra. Ledo, R5 de nuestro servicio; su presentación la podéis descargar aquí. La Dra. Ballina, residente del servicio de Hematología, aportó el diagnóstico definitivo y una breve revisión al respecto; su sesión la podéis descargar aquí.
Aprovecho para comentar que el caso programado para el día 5 de Enero se ha retrasado con motivo de las vacaciones, por lo que esta semana no habrá sesión clínica.
Solución caso clínico del 16 XII 2010
 La presentación del caso y discusión la efectuó la Dra.Saray Rodríguez García (R1 de MI) y se puede descargar aquí. La resolución la aporto el Dr. Jose Manuel Guerra Laso (médico adjunto MI). De forma resumida, la paciente llego a ingresar hasta en tres ocasiones a lo largo de varios meses siempre por una crisis comicial y evidenciando anemia ferropénica, entre unos y otros la anemia se recuperaba parcialmente con hierro oral o intravenoso, nunca se normalizó. A lo largo de estos ingresos se hicieron dos gastroscopias, una colonoscopia, ecografía y TAC abdominales, tránsito intestinal e incluso una cápsula endoscópica, así como diversas determinaciones analíticas incluyendo anticuerpos antitransglutaminasa y endomisio que fueron normales. El único hallazgo fue el de una hernia hiatal gigante. Se decidio tratamiento quirúrgico de la hernia como probable causa. Tras la cirugía la anemia se corrigio.
La presentación del caso y discusión la efectuó la Dra.Saray Rodríguez García (R1 de MI) y se puede descargar aquí. La resolución la aporto el Dr. Jose Manuel Guerra Laso (médico adjunto MI). De forma resumida, la paciente llego a ingresar hasta en tres ocasiones a lo largo de varios meses siempre por una crisis comicial y evidenciando anemia ferropénica, entre unos y otros la anemia se recuperaba parcialmente con hierro oral o intravenoso, nunca se normalizó. A lo largo de estos ingresos se hicieron dos gastroscopias, una colonoscopia, ecografía y TAC abdominales, tránsito intestinal e incluso una cápsula endoscópica, así como diversas determinaciones analíticas incluyendo anticuerpos antitransglutaminasa y endomisio que fueron normales. El único hallazgo fue el de una hernia hiatal gigante. Se decidio tratamiento quirúrgico de la hernia como probable causa. Tras la cirugía la anemia se corrigio.
Resolución sesión clínica del 1 de diciembre de 2010
 La Dra Susana Garcia Escudero (R3 de MI) presento la discusión del caso de un varón de 49 años que desarrollo un sindrome meningeo a las 24 horas de una raquianestesia por una herniorrafia inguinal (descargar aquí). El Dr. Jose Antonio Carro Alonso (médico adjunto de MI) comento la evolución. Tras instaurar tratamiento empirico con vancomicina y cefalosporina de tercera generación el paciente evolucionó favorablemente bajo el punto de vista clínico y control LCR. La peculiaridad del caso queda establecida por el germen causante, un Flavobacterium sp., bacilo gram negativo, aerobio e inmóvil.
La Dra Susana Garcia Escudero (R3 de MI) presento la discusión del caso de un varón de 49 años que desarrollo un sindrome meningeo a las 24 horas de una raquianestesia por una herniorrafia inguinal (descargar aquí). El Dr. Jose Antonio Carro Alonso (médico adjunto de MI) comento la evolución. Tras instaurar tratamiento empirico con vancomicina y cefalosporina de tercera generación el paciente evolucionó favorablemente bajo el punto de vista clínico y control LCR. La peculiaridad del caso queda establecida por el germen causante, un Flavobacterium sp., bacilo gram negativo, aerobio e inmóvil.
