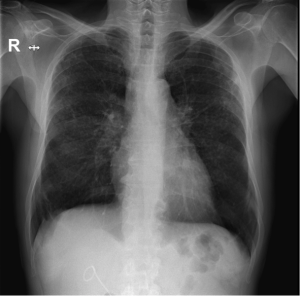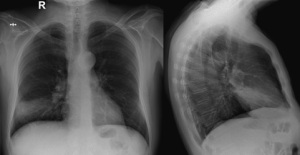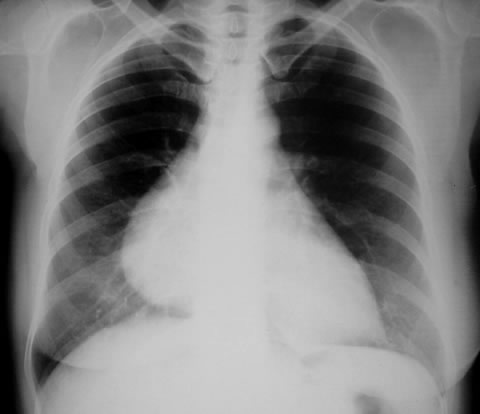
La sesión clínica del pasado 6 de Febrero trataba sobre una paciente con cuadro de tos crónica y alteración radiológica, con ensanchamiento mediastínico. El diagnóstico diferencial fue realizado por la Dra. Martínez (R3) que repasó las probables causas de patología en mediastino anterior, mientras que el diagnóstico definitivo fue aportado por la Dra. Liñán. La paciente fue diagnosticada de un probable quiste pleuropericárdico, siendo derivada para intervención quirúrgica al Hospital de Salamanca, que se practicó con éxito. Su presentación conjunta podéis descargarla en el siguiente enlace.


 El caso clínico del pasado 16 de Enero trataba sobre un paciente con edemas importantes de pocos días de evolución junto con una proteinuria importante. El diagnóstico diferencial fue realizado por la Dra. Muñoz (R1) y la solución la aportó la Dra. García. Una biopsia renal confirmó una glomerulonefritis y el paciente presentó evolución favorable. Su presentación conjunta se encuentra disponible en este
El caso clínico del pasado 16 de Enero trataba sobre un paciente con edemas importantes de pocos días de evolución junto con una proteinuria importante. El diagnóstico diferencial fue realizado por la Dra. Muñoz (R1) y la solución la aportó la Dra. García. Una biopsia renal confirmó una glomerulonefritis y el paciente presentó evolución favorable. Su presentación conjunta se encuentra disponible en este 
 La última sesión clínica del pasado 12 de Diciembre trataba sobre un paciente con síndrome general y ascitis a estudio. El diagnóstico diferencial fue realizado por la Dra. Hontoria (R2) y la solución la aportó la Dra. Castañón; los resultados de la paracentesis pusieron de manifiesto una tuberculosis peritoneal y el paciente recibió tratamiento tuberculostático con buena evolución. La presentación de la Dra. Hontoria con el diagnóstico diferencial razonado entre las entidades más probables del caso y un breve repaso posterior de la Dra. Castañón podéis descargarlas en el enlace
La última sesión clínica del pasado 12 de Diciembre trataba sobre un paciente con síndrome general y ascitis a estudio. El diagnóstico diferencial fue realizado por la Dra. Hontoria (R2) y la solución la aportó la Dra. Castañón; los resultados de la paracentesis pusieron de manifiesto una tuberculosis peritoneal y el paciente recibió tratamiento tuberculostático con buena evolución. La presentación de la Dra. Hontoria con el diagnóstico diferencial razonado entre las entidades más probables del caso y un breve repaso posterior de la Dra. Castañón podéis descargarlas en el enlace 



 La pasada sesión clínica trataba sobre un paciente anciano institucionalizado con un cuadro de fiebre con sintomatología respiratoria y mala evolución clínica. El diagnóstico diferencial fue realizado por la Dra. Martínez (R3) y la solución la aportó el Dr. Calderón. Se sospechó una tuberculosis y ante la imposibilidad de obtener muestras respiratorias viables se inició tratamiento empírico; poco después las muestras de aspirado duodenal y orina confirmaron el diagnóstico. Sin embargo, el paciente evolucionó de forma desfavorable falleciendo durante el ingreso. Su presentación conjunta está disponible en el siguiente
La pasada sesión clínica trataba sobre un paciente anciano institucionalizado con un cuadro de fiebre con sintomatología respiratoria y mala evolución clínica. El diagnóstico diferencial fue realizado por la Dra. Martínez (R3) y la solución la aportó el Dr. Calderón. Se sospechó una tuberculosis y ante la imposibilidad de obtener muestras respiratorias viables se inició tratamiento empírico; poco después las muestras de aspirado duodenal y orina confirmaron el diagnóstico. Sin embargo, el paciente evolucionó de forma desfavorable falleciendo durante el ingreso. Su presentación conjunta está disponible en el siguiente  Una sesión atrasada de hace un par de semanas, que trataba sobre un paciente con un cuadro de rabdomioliosis en contexto de toma de estatinas. El diagnóstico diferencial fue realizado por el Dr. Martín (R3) y la solución la aportó la Dra. Raposo En este podéis
Una sesión atrasada de hace un par de semanas, que trataba sobre un paciente con un cuadro de rabdomioliosis en contexto de toma de estatinas. El diagnóstico diferencial fue realizado por el Dr. Martín (R3) y la solución la aportó la Dra. Raposo En este podéis  El caso de la semana pasada trataba sobre una paciente con un cuadro de derrame pleural masivo y masa anexial asociada. El diagnóstico diferencial fue realizado por la Dra. Hontoria que repasó las causas más probables que justifican el cuadro, mientras que la solución la aportó la Dra. Rodríguez, un síndrome de Meigs. En su evolución, una vez extirpada la lesión ovárica el derrame pleural se resolvió y la paciente se ha encontrado asintomática tras un seguimiento de 2 años. Su presentación conjunta se encuentra disponible
El caso de la semana pasada trataba sobre una paciente con un cuadro de derrame pleural masivo y masa anexial asociada. El diagnóstico diferencial fue realizado por la Dra. Hontoria que repasó las causas más probables que justifican el cuadro, mientras que la solución la aportó la Dra. Rodríguez, un síndrome de Meigs. En su evolución, una vez extirpada la lesión ovárica el derrame pleural se resolvió y la paciente se ha encontrado asintomática tras un seguimiento de 2 años. Su presentación conjunta se encuentra disponible  La sesión del pasado miércoles trataba sobre una paciente anciana con ingresos de repetición por derrame pleural que se interpretaron como insuficiencia cardiaca, y de hecho se había detectado una fibrilación auricular no conocida. El diagnóstico diferencial fue realizado por el Dr. Balaguer (R2) y la solución aportada por la Dra. Liñán, en sustitución del Dr. Quiroga. Sorprende el diagnóstico definitivo, pero en ausencia del ponente no se pudo sacar más luz al caso. Conclusión: un derrame pleural que no se resuelve debe ser pinchado para analizr. Su presentación se encuentra disponible en este
La sesión del pasado miércoles trataba sobre una paciente anciana con ingresos de repetición por derrame pleural que se interpretaron como insuficiencia cardiaca, y de hecho se había detectado una fibrilación auricular no conocida. El diagnóstico diferencial fue realizado por el Dr. Balaguer (R2) y la solución aportada por la Dra. Liñán, en sustitución del Dr. Quiroga. Sorprende el diagnóstico definitivo, pero en ausencia del ponente no se pudo sacar más luz al caso. Conclusión: un derrame pleural que no se resuelve debe ser pinchado para analizr. Su presentación se encuentra disponible en este  La sesión clínica del pasado 19 de Septiembre trataba sobre un paciente con infección por VIH y VHC controlada que presentaba un cuadro de diarrea de varios meses de evolución. El diagnóstico diferencial fue realizado por la Dra. Bonache (R4) que repasó las distintas posibilidades etiológicas para el cuadro de diarrea crónica que presentaba la paciente, y la solución la aportó la Dra. Pérez Simón. Su presentación se encuentra disponible
La sesión clínica del pasado 19 de Septiembre trataba sobre un paciente con infección por VIH y VHC controlada que presentaba un cuadro de diarrea de varios meses de evolución. El diagnóstico diferencial fue realizado por la Dra. Bonache (R4) que repasó las distintas posibilidades etiológicas para el cuadro de diarrea crónica que presentaba la paciente, y la solución la aportó la Dra. Pérez Simón. Su presentación se encuentra disponible  La sesion bibliográfica del pasado viernes fue presentada por la Dra. Carracedo, que repasó los siguientes trabajos publicados en la revista New England Journal of Medicine:
La sesion bibliográfica del pasado viernes fue presentada por la Dra. Carracedo, que repasó los siguientes trabajos publicados en la revista New England Journal of Medicine: La sesión clínica del pasado miércoles trataba de un paciente con una masa en colon intervenido previamente con biopsias no concluyentes y que meses después era ingresado por un cuadro de vómitos, en el que destacaba una progresión local pero sin claras metástasis a distancia. El diagnóstico diferencial fue realizado por el Dr. Ferreras (R4) y la solución la aportó el Dr. Nistal. Las nuevas biopsias demostraron un linfoma B difuso, pero su deterioro general impidió el inicio de tratamiento quimioterápico. Su presentación conjunta se encuentra disponible en este
La sesión clínica del pasado miércoles trataba de un paciente con una masa en colon intervenido previamente con biopsias no concluyentes y que meses después era ingresado por un cuadro de vómitos, en el que destacaba una progresión local pero sin claras metástasis a distancia. El diagnóstico diferencial fue realizado por el Dr. Ferreras (R4) y la solución la aportó el Dr. Nistal. Las nuevas biopsias demostraron un linfoma B difuso, pero su deterioro general impidió el inicio de tratamiento quimioterápico. Su presentación conjunta se encuentra disponible en este  Con un poco de retraso el caso del pasado 22 de Agosto que trataba de un paciente con un cuadro febril agudo y que desarrolla durante el ingreso pancitopenia leve y lesiones cutáneas en tronco. El diagnóstico diferencial lo realizó el Dr. Pascual (R5 de Medicina Interna) y al término varios residentes debatieron sobre las posibilidades diagnósticas y pruebas a solicitar. El diagnóstico definitivo fue aportado por un servidor. La biopsia cutánea era compatible con una infiltración por blastos en el contexto de una neoplasia de células dendríticas, con hallazgos similares en la biopsia de médula ósea. Dado lo poco frecuente del cuadro se realizó un pequeño resumen sobre la leucemia cutis y también sobre la neoplasia de células dendríticas. A pesar de pautar quimioterapia el paciente presentó una evolución desfavorable falleciendo a los pocos meses. En el siguiente
Con un poco de retraso el caso del pasado 22 de Agosto que trataba de un paciente con un cuadro febril agudo y que desarrolla durante el ingreso pancitopenia leve y lesiones cutáneas en tronco. El diagnóstico diferencial lo realizó el Dr. Pascual (R5 de Medicina Interna) y al término varios residentes debatieron sobre las posibilidades diagnósticas y pruebas a solicitar. El diagnóstico definitivo fue aportado por un servidor. La biopsia cutánea era compatible con una infiltración por blastos en el contexto de una neoplasia de células dendríticas, con hallazgos similares en la biopsia de médula ósea. Dado lo poco frecuente del cuadro se realizó un pequeño resumen sobre la leucemia cutis y también sobre la neoplasia de células dendríticas. A pesar de pautar quimioterapia el paciente presentó una evolución desfavorable falleciendo a los pocos meses. En el siguiente